چطور پسوریازیس را کنترل بکنیم؟
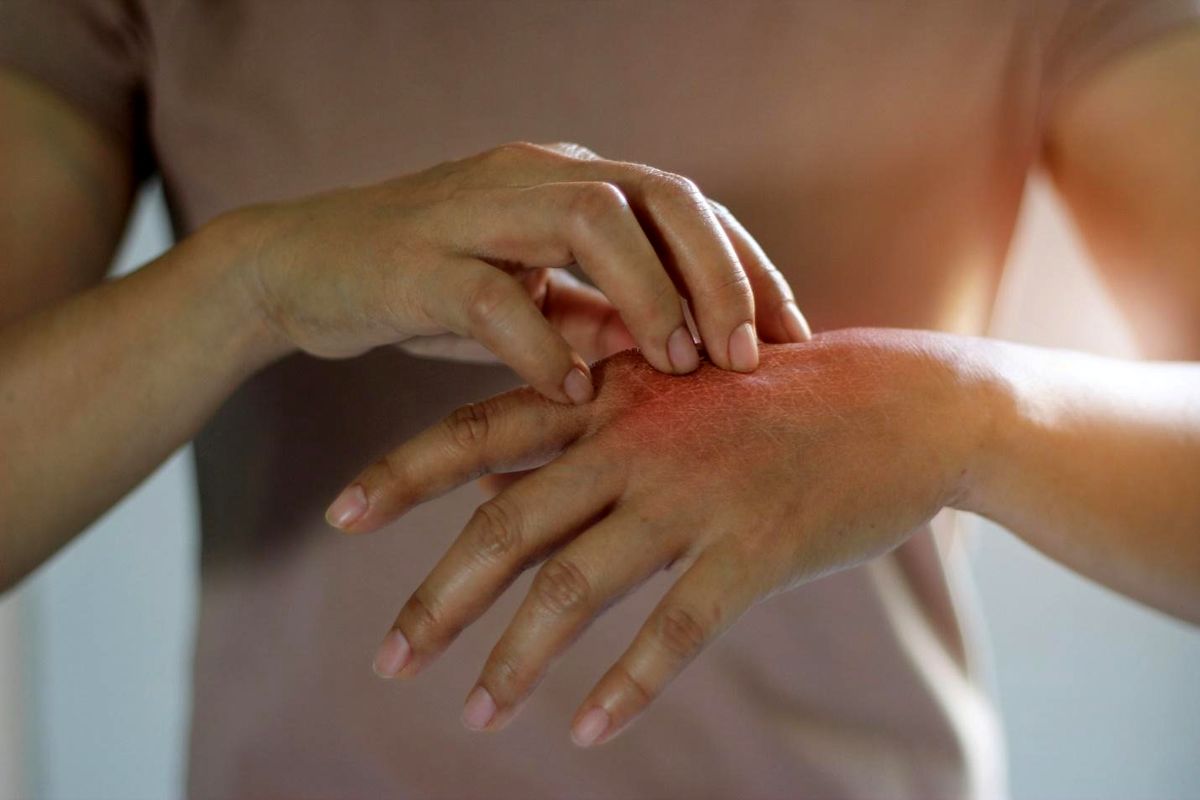
پوست، بزرگترین و قابل مشاهدهترین عضو بدن، همواره پیامهای درونی سلامت و سبک زندگی ما را به نمایش میگذارد. بیماریهایی مانند پسوریازیس، با علائم مزمن و گاه آزاردهنده، نه تنها ظاهر پوست را تحت تاثیر قرار میدهند، بلکه میتوانند کیفیت زندگی و اعتماد به نفس فرد را نیز مختل بکنند. این بیماری خودایمنی، ناشی از اختلال در چرخه طبیعی بازسازی سلولهای پوست است و معمولا با قرمزی، پوسته ریزی و خارش همراه است. درک بهتر پسوریازیس، علل آن و روشهای مدیریت علمی و کاربردی، به بیماران و اطرافیان کمک میکند تا با این وضعیت مزمن سازگار شده و راهکارهای موثر برای حفظ سلامت و زیبایی پوست خود پیدا بکنند.
پسوریازیس چیست؟
پسوریازیس یک بیماری مزمن خودایمنی است که چرخه طبیعی بازسازی سلولهای پوست را مختل میکند. در شرایط عادی، سلولهای پوست طی حدود 28 روز تجدید میشوند، اما در بیماران مبتلا به پسوریازیس این فرآیند میتواند تنها در 3 تا 5 روز رخ دهد. نتیجه این سرعت بالای بازسازی، تجمع سلولهای مرده روی سطح پوست و تشکیل لکههای قرمز و پوسته ریزی است. این بیماری معمولا با التهاب، خارش و گاهی درد همراه است و میتواند در هر نقطهای از بدن ظاهر شود، اگرچه مفاصل، پوست سر و آرنج از شایعترین مناطق آن هستند.
از منظر علمی، پسوریازیس ناشی از پاسخ غیرطبیعی سیستم ایمنی بدن است؛ سیستم ایمنی به اشتباه سلولهای پوستی سالم را هدف قرار میدهد و باعث تحریک تولید بیش از حد سلولها و التهاب مزمن میشود. این اختلال پیچیده، تحت تاثیر عوامل ژنتیکی، محیطی و سبک زندگی است و شدت آن در افراد مختلف متفاوت است. درک این مکانیسمها نه تنها به فهم بهتر بیماری کمک میکند، بلکه راهنمایی برای انتخاب روشهای درمانی موثر و پیشگیری از تشدید علائم نیز فراهم میسازد.
انواع پسوریازیس
پسوریازیس در شکلهای گوناگونی ظاهر میشود و هر نوع آن ویژگیها، شدت و محل بروز متفاوتی دارد. شناخت نوع پسوریازیس، نخستین گام در انتخاب درمان مناسب است؛ زیرا روش کنترل و مراقبت در هر نوع میتواند کاملا متفاوت باشد.
پسوریازیس پلاک (Plaque Psoriasis)
شایعترین نوع این بیماری است و حدود 80 تا 90 درصد بیماران را در برمیگیرد. در این نوع، لکههای قرمز و برجستهای روی پوست دیده میشود که با پوستههای نقرهای رنگ پوشیده شدهاند. این پلاکها اغلب در آرنج، زانو، پوست سر و کمر ظاهر میشوند.

پسوریازیس قطره ای (Guttate Psoriasis)
بیشتر در کودکان و نوجوانان دیده میشود و معمولا پس از عفونتهای گلو بروز میکند. ضایعات کوچک، گرد و به شکل قطره روی پوست بدن ظاهر میشوند.
پسوریازیس معکوس (Inverse Psoriasis)
این نوع در چینهای پوستی مانند زیر بغل، کشاله ران یا زیر سینهها ایجاد میشود. برخلاف انواع دیگر، معمولا پوستهریزی ندارد و ضایعات به صورت لکههای صاف، براق و قرمز ظاهر میشوند.
پسوریازیس پوست سر (Scalp Psoriasis)
در این حالت، ضایعات در پوست سر تشکیل میشوند و گاهی با شوره شدید اشتباه گرفته میشوند. خارش و پوسته ریزی در این ناحیه، آزاردهنده بوده و به ریزش موقت مو منجر میشود.
پسوریازیس ناخن (Nail Psoriasis)
این نوع بر ناخنهای دست و پا تاثیر گذاشته و موجب تغییر رنگ، جدا شدن یا شکنندگی ناخن میشود. در موارد شدید، ممکن است دردناک بوده و عملکرد ناخن را مختل بکند.
پسوریازیس اریترودرمیک (Erythrodermic Psoriasis)
نادرترین و در عین حال خطرناکترین نوع پسوریازیس است. در این حالت تقریبا تمام سطح بدن قرمز، ملتهب و پوسته دار میشود و نیاز به درمان فوری پزشکی دارد.
علائم و نشانه های پسوریازیس
علائم پسوریازیس بسته به نوع و شدت بیماری میتواند از لکههای کوچک تا درگیری گسترده پوستی متغیر باشد. شایعترین نشانه آن، بروز لکههای قرمز و برجسته روی پوست است که با پوستههای سفید یا نقرهای رنگ پوشیده میشوند. این نواحی ممکن است دچار خارش، سوزش یا ترکهای دردناک شوند. در برخی افراد، بیماری فقط در نقاط محدودی مانند آرنج، زانو یا پوست سر ظاهر میشود، اما در موارد شدید میتواند بخش بزرگی از بدن را درگیر کند.
از دیگر علائم رایج میتوان به خشکی و ترک خوردگی پوست، ضخیم شدن یا تغییر رنگ ناخنها و در موارد خاص، درد مفاصل اشاره کرد. شدت علائم معمولا دورهای است؛ یعنی گاهی فروکش کرده و گاهی به دلیل عوامل محرک مانند استرس، سرما یا عفونتها دوباره شعلهور میشود. شناسایی این نشانهها در مراحل اولیه، نقش مهمی در کنترل بیماری و جلوگیری از پیشرفت آن دارد.
علل و عوامل تشدیدکننده پسوریازیس
پسوریازیس یک بیماری چندعاملی است؛ یعنی از ترکیب ژنتیک، سیستم ایمنی و شرایط محیطی بهوجود میآید. مهمترین علت آن اختلال در عملکرد سیستم ایمنی بدن است؛ جایی که سلولهای ایمنی به اشتباه سلولهای سالم پوست را مورد حمله قرار میدهند و همین باعث التهاب و افزایش سرعت تولید سلولهای پوستی میشود. از سوی دیگر، زمینهی ژنتیکی نقش پررنگی دارد؛ اگر یکی از والدین مبتلا باشد، احتمال بروز بیماری در فرزند افزایش مییابد.
اما عواملی وجود دارند که میتوانند این بیماری را تحریک یا تشدید بکنند. استرسهای روحی، عفونتهای ویروسی یا باکتریایی، هوای سرد و خشک، مصرف برخی داروها مانند بتابلوکرها یا داروهای ضدالتهاب، و مصرف الکل و سیگار از جمله محرکهای شناخته شده هستند. همچنین آسیبهای پوستی ناشی از خراش، سوختگی یا حتی تتو میتواند موجب بروز ضایعات جدید بشود؛ پدیدهای که به آن «پدیده کوبنر» گفته میشود. شناخت این عوامل و پرهیز از آنها، بخش مهمی از مدیریت بیماری است و به کنترل بهتر علائم کمک میکند.

درمان و روش های کنترل پسوریازیس
درمان قطعی برای پسوریازیس وجود ندارد، اما با روشهای علمی و مراقبت منظم میتوان علائم را به خوبی کنترل و فواصل عود بیماری را طولانی کرد. نوع درمان، معمولا بر اساس شدت بیماری، محل درگیری و وضعیت عمومی بیمار انتخاب میشود.
درمان های موضعی پسوریازیس
در موارد خفیف، استفاده از کرمها و پمادهای حاوی کورتیکواستروئیدها، ویتامین D، سالیسیلیک اسید یا قطران زغال سنگ به کاهش التهاب، پوسته ریزی و خارش کمک میکند. این درمانها مستقیم روی ضایعات پوستی اعمال میشوند و پایه اصلی کنترل بیماری محسوب میگردند.
نوردرمانی (فتوتراپی)
در موارد متوسط، پزشک ممکن است از نور ماوراءبنفش نوع B (UVB) برای کاهش التهاب و کند کردن رشد سلولهای پوستی استفاده کند. این روش معمولا در کلینیک و تحت نظارت انجام میشود و اثرات آرام بخشی روی پوست دارد.

درمان های سیستمیک در پسوریازیس
در بیماران با پسوریازیس شدید یا مقاوم به درمانهای موضعی، از داروهای خوراکی یا تزریقی استفاده میشود. داروهایی مانند متوترکسات، سیکلوسپورین و داروهای بیولوژیک جدید با هدف کنترل سیستم ایمنی عمل میکنند. البته این درمانها باید فقط با تجویز پزشک و تحت پایش دقیق انجام بشوند.
مراقبت های سبک زندگی
در کنار درمانهای دارویی، اصلاح سبک زندگی نقش بسیار مهمی دارد. مرطوب نگه داشتن پوست، کاهش استرس، خواب کافی، تغذیهی سالم و پرهیز از سیگار و الکل میتواند به کنترل بیماری کمک بکند. استفاده از شویندههای ملایم و کرمهای آبرسان مخصوص پوست حساس نیز از خشکی و تحریک جلوگیری میکند.
زندگی با پسوریازیس
زندگی با پسوریازیس میتواند چالش برانگیز باشد، اما آگاهی و مراقبت درست، تاثیر عمیقی بر کیفیت زندگی فرد بگذارد. درک این نکته که پسوریازیس بیماری واگیردار نیست و با مدیریت مناسب قابل کنترل است، نخستین گام در پذیرش و سازگاری با آن است. ایجاد تعادل در سبک زندگی، پرهیز از استرس، خواب کافی، و استفاده از محصولات مراقبتی مناسب، به کاهش علائم و افزایش آرامش ذهنی کمک میکند.
از سوی دیگر، پشتیبانی خانواده، ارتباط با پزشک متخصص و پیگیری منظم درمان، نقش مهمی در کنترل طولانی مدت بیماری دارد. بسیاری از بیماران با رعایت توصیههای ساده و تداوم درمان، توانستهاند دورههای خاموشی طولانی را تجربه کرده و به زندگی عادی خود بازگردند.
منبع: araxin.com







دیدگاه تان را بنویسید